Termine

02.01.2019
Herz-Kreislauf-Erkrankungen sind hierzulande nach wie vor die häufigste Todesursache. Jeder vierte Mensch stirbt an einer Herzkrankheit. Jährlich werden rund 1,71 Millionen Menschen wegen einer Herzkrankheit in eine Klinik eingeliefert.

Dies ist dem aktuellen Jahresbericht der Deutschen Herzstiftung zu entnehmen. Die meisten im Bericht berücksichtigten Herzkrankheiten sind in 2016 im Vergleich zu 2015 angestiegen – zum Teil deutlich. So gab es beispielsweise bei den Herzklappenkrankheiten ein Plus von 4,2 Prozent, bei den Herzrhythmusstörungen von 2,6 Prozent und bei der Herzinsuffizienz von 2,5 Prozent. Dies ist besonders besorgniserregend, da der Trend in den beiden vergangenen Jahren rückläufig war. Auch sind Herzkrankheiten von regionalen Faktoren oder vom Geschlechterstatus weiterhin abhängig. Zum Beispiel gibt es in Bundesländern mit der geringsten Kardiologendichte eine überdurchschnittlich hohe Infarktsterblichkeit. Dazu zählen Brandenburg mit einer Sterbeziffer von 83 (auf 100 000 Personen), Sachsen-Anhalt mit einer Sterbeziffer von 82, Thüringen mit einer Sterbeziffer von 69 und Mecklenburg-Vorpommern mit einer Sterbeziffer von 68. Auch gibt es auffällig starke Sterblichkeitsunterschiede zwischen Frauen und Männer bei Herzinsuffizienz, Herzrhythmusstörungen oder Klappenerkrankungen. So starben im vergangenen Jahr 117.518 Frauen gegenüber 103.993 Männern an koronarer Herzkrankheit.
Dennoch: Viele Patienten werden mit ihrer Herzschwäche immer älter.
„Modernste Medizintechnik sowie innovative Diagnose- und Therapieverfahren tragen dazu bei, dass Herzleiden immer früher erkannt und noch wirksamer behandelt werden können. Alle für den Patienten relevanten Informationen und wissenschaftlichen Erkenntnisse werden dabei herangezogen und für seine Behandlung genutzt“, erklärt Christian Erbe, Vorsitzender des Fachverbandes Elektromedizinische Technik im ZVEI. Zukünftig gelte dies auch für die Daten, die durch Medizingeräte zu Hause, aber auch durch Fitness-Tracker, Gesundheits-Apps oder andere mobile Datenquellen gesammelt werden. Laut Erbe führt die Digitalisierung der Gesundheitswirtschaft damit zu einer individualisierten Gesundheitsversorgung, die sich an den Bedürfnissen und Lebensumständen der Menschen orientiert.
Darüber hinaus können digitale Technologien gerade im Notfall einen großen Beitrag leisten. „Die Telemedizin dient als eine Art Frühwarnsystem. Durch die tägliche Vitaldatenmessung kann eine beginnende hydropische Dekompensation, also eine akute Flüssigkeitsüberladung, frühzeitig erkannt werden und eine rechtzeitige Medikationsanpassung erfolgen. Damit werden nicht nur Notfälle vermieden: Für die Patienten bringt diese vorbeugende Betreuung ein großes Maß an zusätzlicher Sicherheit im Alltag und damit eine erheblich höhere Lebensqualität“, so Erbe weiter. Auch dank eines telemedizinischen Coachings lernen die Betroffenen besser mit der Erkrankung umzugehen und sich gesundheitsbewusster zu verhalten.
In der Gesundheitswirtschaft machen Digitalisierung und eine umfassende Vernetzung völlig neue Methoden und Verfahren in der medizinischen Versorgung möglich. „Um sie umsetzen zu können, brauchen wir aber verlässliche Rahmenbedingungen für die Finanzierung der Leistungen sowie für die Nutzung von Gesundheitsdaten in der Versorgung und der Forschung. Die Politik muss hier endlich ihrer Verantwortung nachkommen. Wir brauchen ein gemeinsames Zielbild für die Digitalisierung der Gesundheitswirtschaft“, fordert der Fachverbandsvorsitzende Christian Erbe abschließend.
Praxisbeispiel digitale Gesundheitswirtschaft: So kann Telemonitoring bei Herzinsuffizienz helfen
Mit Telemonitoring ist es möglich, einen Patienten mit einer chronischen Erkrankung Zuhause zu beobachten. Der Patient muss dann nicht mehr so häufig zu Kontrolluntersuchungen zu seinem Hausarzt. Durch die ständige Beobachtung Zuhause gelingt es auch, kritische Situationen und Notfälle zu reduzieren oder gar zu verhindern, weil eine Verschlechterung des Gesundheitszustandes sofort bemerkt wird. Die betreuenden Ärzte können so schnell die richtigen Behandlungsmaßnahmen ergreifen. Dabei können auch Experten von anderen Standort hinzugezogen sowie Doppeluntersuchungen vermieden werden.
Rund 1,8 Millionen Menschen leiden in Deutschland unter einer Herzschwäche, der sogennanten Herzinsuffizienz – Tendenz steigend. Doch trotz steigender Fallzahlen gibt es immer weniger Todesfälle. Innovative, digitale Medizintechnik ist dafür eine Hauptursache. Viele Patienten mit Herzinsuffizienz sind Träger eines implantierten Defibrillators (ICD) oder eines Gerätes zur kardialen Resynchronisation (CRT). Diese Geräte übermittelten Informationen wie beispielsweise Veränderungen des Herzrhythmus, zu Schock-Abgaben oder Systemfunktion automatisch per Mobilfunk an eine zentrale Datenstelle.

Easy-to-use measuring devices enable the patient to record important data about his or her state of health in everyday life. For example by a mobile ECG device or a blood pressure monitor. This gives him a direct overview of his state of health in everyday life. It is supported by an app, for example. At the same time, the data is forwarded to a telemonitoring office. All necessary measures are coordinated from there.
If the patient's measured values change suddenly and dangerously, this is immediately noticed in the telemonitoring centre, which is manned around the clock. The patient then receives a call or is contacted via a video connection. In this way, the patient receives instructions on how to behave and whether the centre must alert an emergency doctor.

In emergencies, the telemonitoring centre can directly alert the emergency service. On the way to the patient's home, the central office can then provide the emergency physician with further important information on current medication intake, existing allergies or the state of health in the last few days. This information helps the emergency physician to make the right decisions for the treatment of the patient more quickly on site.
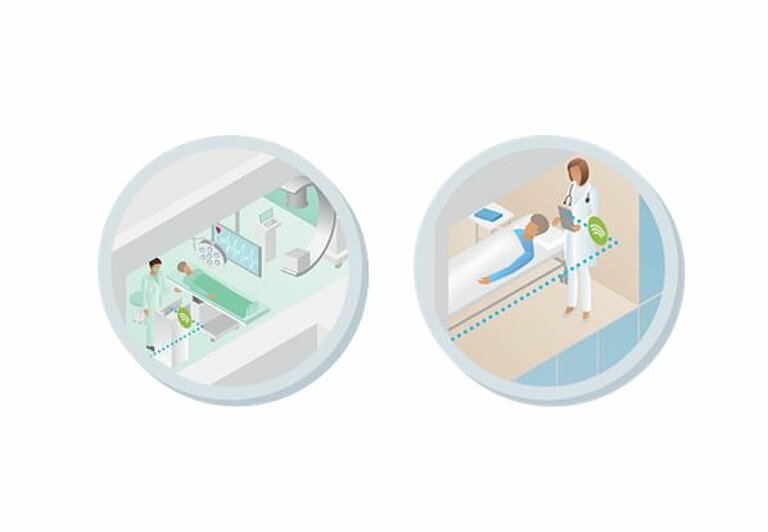
Information on the patient's medical history is particularly important for patients admitted to the clinic as an emergency. In the case of telemonitoring, the head office can provide this data to the hospital in which the patient is being treated. At the same time, the measures and data taken in the ambulance can be forwarded electronically to the responsible clinic in real time. In order to ensure high treatment quality throughout, additional experts at other locations can be consulted in real time via teleconsultations. Communication takes place, for example, in form of a video conference.
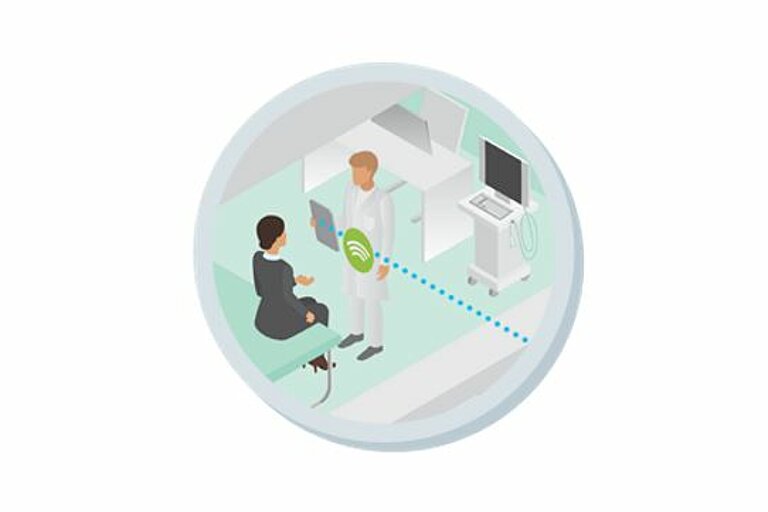
General practitioners and specialists must be able to exchange information about a patient's findings and treatment steps. This can be done, for example, via an electronic patient file.
With a telemonitoring solution, the patient regularly visits his family doctor for a thorough examination. The family doctor is provided with all relevant data and information since the last visit by the telemonitoring center. Because the patient has collected the same data every day, the family doctor has a much better picture of the patient's state of health at his disposal. Together with the patient, he can then determine the most suitable therapy for him. This can also be done through regular video consultations.
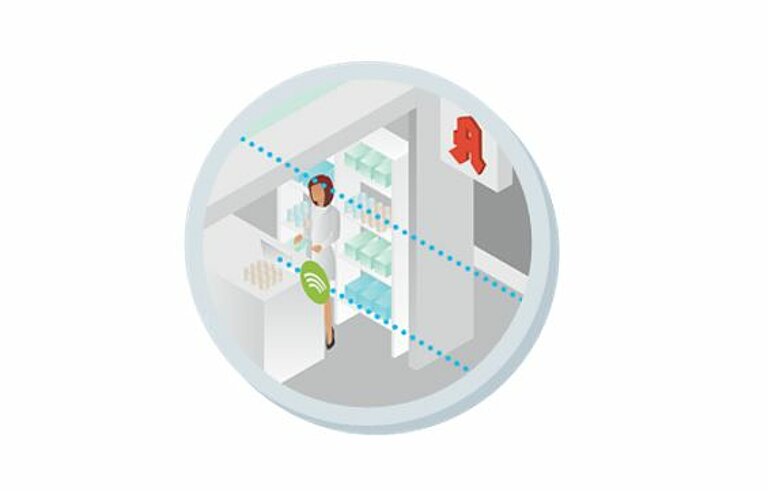
From 2018 on, every insured person can voluntarily have their medication plan stored on the electronic health card. It should contain as many prescription drugs as possible that the patient takes, as well as self-medication. Although the medication plan is prepared and updated by the family doctor or other physicians receiving treatment, pharmacists can supplement the plan at the patient's request with the medicines delivered to the pharmacy.

Personal telemedical coaching encourages the implementation of a more active and healthy lifestyle in everyday life. This has a positive effect on one's own health and quality of life and prevents concomitant and secondary diseases. Mobile applications (wearables and apps) can also help by collecting data that can be used in medical treatment and thus strengthen the areas of aftercare and prevention.

All medical data concerning the patients can be made available from the respective data sources on demand or online. Alternatively, the data can also be stored and managed in an electronic patient file. In this way, the necessary data can be made available to the practitioners. The patient decides who has access to the data. Special solutions can be agreed for emergencies.